Vaccinarea,un atu în faţa bolii ?
0
Suntem în plin sezon de vaccinare, trei campanii de acest tip fiind derulate: cea împotriva gripei sezoniere, cea împotriva gripei A(H1N1) şi cea împotriva cancerului de col uterin. Însă discuţiile aprinse iscate pe marginea siguranţei vaccinurilor ne fac să ne întrebăm: riscăm dacă nu ne vaccinăm sau mai degrabă riscăm vaccinându-ne?
Vaccinarea este cel mai modern instrument de prevenire a bolilor infecţioase pe care ni-l pune la îndemână evoluţia ştiinţei. Chiar şi aşa, doar unele formule de vaccin şi-au dovedit pe deplin eficienţa, celelalte stârnind controverse şi fiind privite cu suspiciune deocamdată, dat fiind că administrarea lor a fost asociată cu o serie de reacţii adverse.
Două dintre cele mai recente controverse de acest tip vizează vaccinul împotriva gripei A(H1N1) şi vaccinul împotriva cancerului de col uterin (cervical). Află cum poţi face din vaccinare un aliat al imunităţii tale.
Cum acţionează vaccinurile
Virusurile sunt particule submicroscopice cu înveliş proteic şi conţin secvenţe ADN sau ARN, ceea ce le face foarte adaptabile condiţiilor de mediu şi, implicit, rezistente. Tocmai de aceea, realizarea unor formule care să contracareze acţiunea acestor agenţi patogeni este o mare provocare.
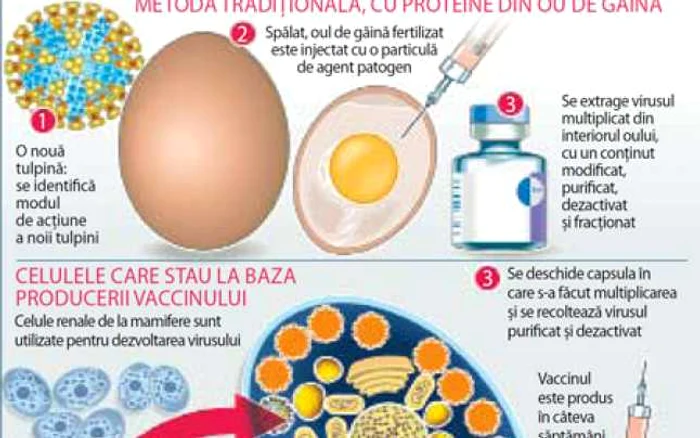
În principiu, vaccinurile, indiferent de strategia pe care se bazează în combaterea efectelor agentului patogen, umăresc obţinerea unui răspuns imun la nivelul organismului, prin producere de anticorpi specifici. Preparate biologice, ele pot conţine virusuri atenuate ori inactivate şi/sau proteine recombinate, componente microbiene purificate, proteice sau polizaharidice (zaharuri) ori anatoxine.
Protecţia imunologică dată de vaccin se instalează după un interval variabil de la inoculare (săptămâni, luni) şi este de ordinul anilor. În majoritatea cazurilor, infecţia virală oferă protecţie împotriva unor infecţii ulterioare. Nu acelaşi lucru se întâmplă în cazul în care infecţia nu este determinată de virus în sine, ci de acizii nucleici din compoziţia virusului (fragmente ADN sau ARN care se combină cu fragmente ADN din celulele organismului). Este cazul virusurilor care provoacă diferite forme de cancer.
Deosebiri între agenţii patogeni
Datorită dimensiunilor mici (de la 8 la 500 nm), virusurile pot trece de filtrele poroase ce reţin bacteriile, ajungând îninteriorul celulelor.
Virusurile se pot reproduce numai în interiorul celulelor vii, în organism sau în medii de cultură care conţin astfel de celule, spre deosebire de bacterii, care se pot reproduce şi în medii lipsite de viaţă.
Virusurile sunt rezistente la glicerină şi la antibiotice, spre deosebire de bacterii, cărora acestea le modifică structura chimică.
Ştiai că...
... numele de vaccin vine din latinescul „vaccinia", adică variolă taurină, o formă mai blândă de variolă, pe care o făceau bovinele?
... prima formulă de vaccin a fost cea împotriva variolei (vărsatului de vânt), realizată în anul 1796? De altfel, prima referire la un procedeu empiric de imunizare, numit variolizare, vizează aceeaşi boală şi apare în jurul anului 1500 î.Hr.
... după cel de-al Doilea Război Mondial, se foloseau deja cel puţin 22 de formule de vaccin, printre care cea împotriva tusei (pertusis), cea împotriva tuberculozei, cea împotriva difteriei, febrei tifoide, antraxului şi tetanosului?
... iniţial, vaccinul împotriva poliomielitei se administra în formă injectabilă (VPI), conţinând virusuri inactivate, iar ulterior s-a realizat şi o variantă cu administrare orală (VPO), mai avantajoasă ca preţ şi uşor de folosit? Această formulă a fost utilizată de Organizaţia Mondială a Sănătăţii în campaniile de eradicare a poliomielitei, desfăşurate în toată lumea.
Specialistul nostru
Dr. Adriana Pistol
medic primar epidemiolog
Centrul de Prevenire şi de
Control al Bolilor Transmisibile
Majoritatea vaccinurilor au la bază virusuri stabile genetic, apariţia mutaţiilor fiind extrem de rară şi neesenţială din punct de vedere al asigurării imunităţii. Producţia unui vaccin începe atunci când virusul implicat se dovedeşte a fi stabil genetic, vaccinul asigurând astfel protecţia împotriva bolii respective.
Acesta este motivul pentru care încă nu au fost produse vaccinuri împotriva tuturor bolilor produse de virusuri, mutaţiile lor genetice destul de frecvente şi/sau modul lor de acţiune asupra organismului nepermiţând fabricarea unui vaccin.
Cele mai elocvente exemple în acest sens sunt hepatita virală de tip C şi infecţia cu HIV, boli care nu pot fi încă prevenite prin vaccinare, cercetările pentru producţia unui vaccin continuând de mulţi ani.
Atât timp cât mutaţiile genetice virale sunt minore, sistemul imun reacţionează prin a recunoaşte virusul şi nu permite îmbolnăvirea persoanei vaccinate.
Recomandare
Dormi bine peste noapte şi ia 400 U.I. de vitamina E înaintea unei vaccinări.
Imunizarea împotriva gripei sezoniere şi gripei A(H1N1)
Campania de vaccinare împotriva gripei sezoniere a început pe 15 octombrie şi s-a încheiat pe 1 decembrie. Pe 26 noiembrie au început să fie distribuite şi vaccinurile împotriva gripei noi, în Capitală şi în regiunile în care s-a înregistrat un număr mare de cazuri de îmbolnăviri.
Vaccinarea împotriva gripei sezoniere nu o exclude însă pe cea împotriva gripei A(H1N1), pentru că cele două vaccinuri vizează tulpini diferite ale virusului gripal.
Cu ce ne putem vaccina
Pentru imunizarea împotriva gripei noi, există cinci formule de vaccin: Focetria (Novartis), Pandemrix (GlaxoSmithKline), Celvapan (Baxter), Panenza (Sanofi Pasteur) şi Antigripin, vaccinul realizat de Institutul „Cantacuzino", din Capitală.
Dintre acestea, vaccinul produs la noi este privit cu cea mai multă încredere de autorităţile române. În ceea ce priveşte siguranţa celorlalte formule, deşi au fost aprobate de Comisia Europeană, de Organizaţia Mondială a Sănătăţii şi de Agenţia Europeană pentru Evaluarea Medicamentelor (EMEA), părerile sunt împărţite.
De altfel, în Germania, Franţa, Canada, California, populaţia şi personalul calificat au refuzat vaccinarea. Vaccinul pandemic produs la noi a fost testat conform standardelor internaţionale de fabricaţie, primind aprobările de calitate, de siguranţă şi de eficacitate de la Agenţia Naţională a Medicamentului. Potrivit producătorilor, singurele reacţii adverse ce pot apărea sunt înroşire locală, uşoare stări febrile şi, în cazul persoanelor cu sensibilitate, alergii minore.
Se face gratuit pentru grupele de risc
Într-o primă etapă, a fost vaccinat personalul din mediul medico-sanitar şi cel care asigură securitatea locală şi naţională, în următoarea etapă fiind vizate şi alte categorii de risc: elevii şi studenţii. Deocamdată, vaccinul nu va putea fi cumpărat din farmacii. Vaccinarea nu este obligatorie, rămânând la latitudinea celor în cauză.
Ce contraindicaţii are
Vaccinarea împotriva gripei noi se adresează doar persoanelor de peste 16 ani. Ca în cazul oricărui alt tip de vaccinare, nu se recomandă imunizarea persoanelor bolnave de cancer, de leucemie, de limfom Hodgkin, cu boli de sânge, afecţiuni neurologice, deficienţe imunitare şi celor care suferă de proteinurii (albuminurii).
De asemenea, nu trebuie să se vaccineze persoanele care iau antibiotice, cele care au febră, cele care au suferit recent o intervenţie chirurgicală şi cele care sunt alergice la ouă. În cazul femeilor însărcinate, vaccinarea se poate face numai după săptămâna a 14-a de sarcină.
Guillain-Barre, sindromul vaccinaţilor
Simptomele recunoscute în general ca efecte adverse ale vaccinării împotriva gripei A(H1N1) - febra, durerile de cap, apatia şi durerile musculare - au fost reunite sub denumirea de sindrom Guillain-Barre. Potrivit celor de la Organizaţia Mondială a Sănătăţii, aceste manifestări nu au depăşit, ca frecvenţă, estimările şi au trecut în general de la sine, în maximum 48 de ore.
O soluţie pentru cei care se tem de ac
FluMist este o variantă de vaccin antigripal sub formă de spray, autorizat de FDA (agenţia americană a medicamentelor şi securităţii alimentare) şi se găseşte doar pe piaţa din SUA. Vaccinul-spray are o compoziţie diferită de cele ale majorităţii vaccinurilor pandemice, la realizarea sa utilizându-se o serie de vaccinuri active atenuate (LAIV- Live Attenuated InfluenzaVaccine).
Specialiştii americani recomandă folosirea acestui spray de persoanele cu vârste cuprinse între 2 şi 49 de ani, în ciuda eventualelor efecte adverse (rinite alergice, dureri de cap, stări de vomă şi "uşoare simptome gripale la copii"). Pe de altă parte, cercetătorii europeni susţin că sprayul nu prezintă suficiente garanţii.
Top 5 cele mai agresive virusuri
1Virusul imunodeficienţei umane (HIV) atacă globulele albe din sânge (limfocite) şi alte celule ale sistemului imunitar, care în mod normal ajută organismul să se apere împotriva virusurilor, bacteriilor şi altor germeni. A fost descoperit în 2008, iar o formulă de vaccin este deja în faza a doua de testare.
2Virusul papilloma uman (HPV) are în jur de o sută de tulpini, dintre care 15 sunt cauzatoare de cancer. Dintre acestea, cel mai frecvent întâlnite sunt tulpinile 16, 18, 31, 35, 39, 45, 51 şi 52. Există două tipuri de vaccin care previn infectarea cu acest virus: Gardasil (oferă protecţie împotriva a patru dintre tulpini) şi Cervarix (oferă protecţie împotriva a două dintre tulpini). Vaccinarea se face, de
preferat, înaintea începerii vieţii sexuale.
3Virusul hepatitei C poate rezista în sângele uscat şi câteva luni, chiar mai mult decât HIV. Produce la nivelul ficatului leziuni definitive, fiind responsabil pentru 50-76% din cazurile de cancer hepatic. Nu există deocamdată un vaccin împotriva lui.
4Virusul hepatitei B este de o sută de ori mai contagios decât HIV. În multe cazuri, este depistat după o perioadă mare de timp de la pătrunderea în organismul victimei, deoarece are manifestări înşelătoare. Rămâne în organism toată viaţa şi poate suferi mutaţii care îl fac tot mai rezistent la tratament.
5Virusul rabic atacă şi lezează sistemul nervos (encefalul şi măduva spinării) şi, în lipsa unor măsuri prompte, poate fi fatal. Vaccinul îşi face efectul numai dacă este administrat înainte de apariţia simptomelor.
Mic dicţionar
Antigen - substanţă care, introdusă în organism, determină apariţia anticorpilor.
Imunogen - substanţă ce are proprietatea de a conferi imunitate.
Anatoxină - toxină care, atenuată prin căldură şi formol, şi-a pierdut toxicitatea.
Controverse privind vaccinarea
«Duce la dereglarea mecanismelor naturale de apărare a organismului.»
Există numeroase studii care susţin că efectele adverse apărute în urma administrării unor vaccinuri sunt mult mai grave decât banalele simptome de roşeaţă locală, febră şi dureri musculare. O teorie este aceea că, din cauza vaccinării în copilărie împotriva bolilor specifice acestei perioade, majoritatea femeilor nu au imunitate împotriva acestor boli în perioada reproductivă şi, implicit, în perioada sarcinii.
Or, tocmai malformaţiile fătului sunt cea mai gravă consecinţă pe care o pot avea virusurile ce dau bolile copilăriei, acesta fiind în prezent principalul motiv pentru care vaccinul ROR (rujeolă-oreion-rubeolă) se află pe lista vaccinurilor obligatorii. Pe de altă parte, contractarea unuia dintre virusurile care dau aceste boli în copilărie prezintă avantajul unor manifestări mai blânde şi conferă, în general, imunitate permanentă.
De altfel, se pare că aceasta este explicaţia pentru faptul că bolile copilăriei apar în tot mai multe cazuri la maturitate, când manifestările sunt mult mai severe. O altă teorie este aceea că vaccinarea împotriva bolilor copilăriei, relativ inofensive, ar fi responsabilă de creşterea semnificativă a incidenţei bolilor autoimune.
Pe scurt, explicaţia dată de susţinătorii ei este că, din cauza introducerii în organism a unor microorganisme mai mult sau mai puţin active, cu capacitate de combinare cu ADN-ul celular, sistemul imunitar propriu organismului ajunge să fie incapabil de a recunoaşte şi anihila adevăraţii inamici ai organismului. De aici, acţiunea de distrugere a propriilor ţesuturi, care apare în bolile autoimune.
Durerile de cap, ameţeala şi starea febrilă pot apărea ca efecte adverse în urma vaccinării

«Unele formule de vaccinuri antigripale conţin adjuvanţi care pun în pericol sănătatea.»
Deşi producătorii au dat asigurări privind lipsa de nocivitate a adjuvanţilor folosiţi, o serie de studii realizate de instituţii de renume precum Institutul Karolinska (Suedia) şi UCLA Medical Center (Santa Monica, SUA) susţin exact contrariul. Unul dintre adjuvanţii vizaţi este squalene (scualen), găsit sub forma MF59, respectiv AS03 în vaccinurile produse de Novartis şi de GlaxoSmithKline (GSK).
Potrivit cercetătorilor, scualen este un „autotoxicant" care prin injectare la şoarecii de laborator a determinat apariţia unor afecţiuni precum artrită şi scleroză multiplă. De asemenea, în urma testelor făcute pe voluntari, s-a constatat că unul din zece participanţi la studiu a avut reacţii adverse, precum manifestări alergice, variaţii bruşte ale tensiunii arteriale, asociate cu stări de leşin, probleme renale, hemoragii.
Cu toate acestea, vaccinurile vizate au undă verde pentru pieţele din Uniunea Europeană şi din China, negând utilizarea acestui aditiv la data obţinerii licenţei de comercializare, potrivit „The New York Times", ediţia din data de 28 septembrie.
«Unele boli infecţioase, printre care bolile copilăriei, au fost eradicate ca urmare a îmbunătăţirii condiţiilor de trai.»
Părerile vizavi de succesul vaccinării în prevenirea bolilor infecţioase şi de avantajele net superioare date de această metodă profilactică rămân împărţite. În cazul anumitor boli, datele oficiale anunţă ca un succes scăderea până la eradicare a incidenţei în urma campaniilor de vaccinare în masă.
Pe de altă parte, există opinii conform cărora incidenţa în anumite afecţiuni a scăzut în mod natural, ca efect al îmbunătăţirii considerabile a condiţiilor de igienă şi de nutriţie ale populaţiei şi al câştigării unei imunităţi naturale specifice, după confruntarea cu agentul infecţios vreme de mai multe generaţii.
O astfel de evoluţie, consideră susţinătorii teoriei, s-a înregistrat în cazul unor afecţiuni precum febra tifoidă, unele dintre bolile copilăriei (rujeolă, scarlatină - pentru care n-a existat niciodată un vaccin), tuberculoza şi tusea convulsivă.
Atenţie la antiinflamatoare!
Cercetătorii americani de la Centrul Medical Rochester atrag atenţia asupra efectelor nocive pe care le poate avea asupra sistemului imunitar administrarea medicamentelor folosite în mod obişnuit pentru combaterea durerii, gen aspirină, ibuprofen sau acetaminofen, simultan cu vaccinul împotriva gripei noi.
Potrivit acestora, substanţele care se găsesc în antiinflamatoare slăbesc acţiunea celulelor sistemului imunitar, modificând astfel răspunsul organismului la vaccinul antigripal. La aceeaşi concluzie au ajuns şi cercetătorii cehi, care au publicat un studiu în acest sens în ediţia din 17 octombrie din „The Lancet". Acest efect al antiinflamatoarelor nesteroidine este pus pe seama faptului că ele inactivează o enzimă (cyclooxygenase-2), necesară pentru producerea de limfocite de tip B.
Specialistul nostru
Dr. Adrian Stănescu
medic primar
gerontolog
Vaccinurile conţin de obicei cu virusuri atenuate, ceea ce înseamnă că sunt vii şi de aici implicarea lor în patologii ulterioare prin integrarea în ADN-ul uman. Dintre cele mai cunoscute boli care apar în timp (uneori la intervale de ani sau de zeci de ani), sunt leucemiile şi limfoamele.
De asemenea, orice vaccin cu virus atenuat administrat la un pacient tarat (boli cronice severe: ciroză, diabet, obezitate extremă) poate determina complicaţii acute ale bolii de bază, dar şi o meningo-encefalită acută.
Specialistul nostru
Dr. Camelia Berghea
medic primar
alergologie-imunologie
Spitalul Clinic "Al. Obregia"
Vaccinurile nu „suprasolicită" sistemul imun al copilului, organismul sănătos al unui copil mic putând lupta simultan cu un număr de aproximativ 100.000 de microorganisme diferite. Pornind de la principalele controverse legate de administrarea vaccinurilor în general, date din literatura medicală precizează că imunizarea prin vaccinare nu predispune copiii la infecţii cu alte tipuri de microorganisme, nu „slăbesc" sistemul imun.
De ce se administrează vaccinuri la copii foarte mici? Pentru că unele dintre bolile infecţioase severe sunt caracteristice acestei grupe de vârstă şi este important să se asigure imunitatea înainte de întâlnirea cu un agent declanşator.
O controversă privind efectul vaccinării pe termen lung are ca subiect legătura dintre imunizări şi predispoziţia către autism şi alergii, concluziile a numeroase studii nesusţinând însă această ipoteză.
Periculoase
În afară de scualen, unele vaccinuri conţin şi thimerosal (săruri de mercur).